🚨 Acabamos de abrir un nuevo estudio sobre gastroparesia. Se le pagará por su tiempo y viaje. 👉 Ver estudio abierto
¿Qué es la Gastroparesia?
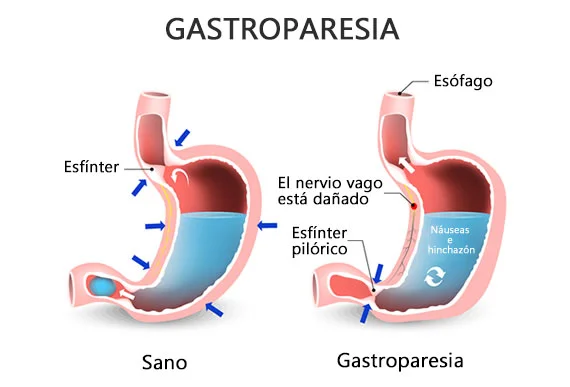
La Gastroparesia (también llamada retraso en el vaciado gástrico) es una afección prolongada (crónica) en la que el estómago no puede vaciarse de forma normal. La comida pasa por el estómago más lentamente de lo habitual. Se cree que es el resultado de un problema con los nervios y músculos que controlan cómo se vacía el estómago.
¿La Gastroparesia es una enfermedad grave?
La gastroparesia es una afección crónica (de larga duración). Esto significa que el tratamiento normalmente no cura la enfermedad, pero se puede controlar y controlar.
La Gastroparesia no suele poner en peligro la vida, pero las complicaciones pueden ser graves. Incluyen desnutrición, deshidratación.
A veces, pueden ocurrir complicaciones más graves debido al retraso en el vaciado gástrico. Los individuos pueden experimentar obstrucciones causadas por masas de alimentos sólidos endurecidos (bezoares).
Esperanza de vida de gastroparesia
La gastroparesia es una afección grave que afecta significativamente la calidad de vida.
La esperanza de vida de una persona que sufre de gastroparesia depende del estadio de la gastroparesia.
La mortalidad por gastroparesia es muy variable y oscila entre el 4% en una cohorte mixta de pacientes hospitalizados y ambulatorios seguidos durante 2 años hasta el 37% en pacientes con gastroparesia diabética que requieren apoyo nutricional.
Los casos más leves tienen una buena esperanza de vida, pero en los casos más graves en los que se complica la alimentación por sonda, la esperanza de vida puede verse reducida.
Sin embargo, para muchas personas, la gastroparesia es una afección que dura toda la vida.
¿Cómo se siente la Gastroparesia?
La gastroparesia provoca un dolor punzante agudo relacionado con calambres intestinales y calambres en la parte superior del estómago provocados por la incapacidad de relajar y «asentar» la comida que se acaba de ingerir.
Sentirás nauseas o ganas de vomitar, acidez estomacal o reflujo, dolor abdominal, tendrás sensación de llenura o de saciedad con porciones pequeñas de comida.
Los síntomas más comunes de la gastroparesia son de saciedad debido a pequeñas cantidades de comida, náuseas, vómitos, reducción del apetito, dolor abdominal, acidez de estómago o enfermedad por reflujo gastroesofágico (ERGE) y regurgitación. Estos síntomas pueden provocar pérdida de peso y deficiencias de nutrientes.
Otros síntomas incluyen hinchazón, debilidad muscular y sudores nocturnos. Dado que el sistema digestivo no funciona correctamente, las personas con esta afección también experimentan períodos de niveles bajos de azúcar en la sangre mientras la comida permanece en el estómago y niveles altos de azúcar en la sangre cuando finalmente llega a los intestinos.
¿Por qué ocurre la gastroparesia?
Aún no se conoce la causa exacta de la gastroparesia, pero se cree que tiene algo que ver con la alteración de las señales nerviosas en el estómago. Se cree que el nervio neumogástrico, que controla el movimiento de los alimentos a través del tracto digestivo, se daña y hace que los alimentos se digieran lentamente o no se digieran en absoluto.
Otras causas de gastroparesia incluyen:
- Infecciones virales.
- Cirugía gástrica (abdominal) con lesión del nervio vago.
- Medicamentos como narcóticos y algunos antidepresivos.
La gastroparesia sin causa conocida se denomina gastroparesia idiopática. La diabetes es la causa subyacente más común de gastroparesia. La diabetes puede dañar nervios, como el nervio vago, y nervios y células especiales, llamadas células marcapasos, en la pared del estómago.
¿Puede desaparecer la gastroparesia?
Actualmente no existe cura, pero los síntomas pueden controlarse eficazmente y su progresión puede ralentizarse con el tratamiento adecuado.
Una de las mejores formas de ayudar a controlar los síntomas de la gastroparesia es cambiar sus hábitos alimentarios diarios.
Otro factor importante es la textura de los alimentos; se recomienda consumir líquidos y con pocos residuos (por ejemplo, se recomienda comer puré de manzana en lugar de manzanas enteras con piel intacta).
También debes evitar los alimentos con alto contenido en grasas (que pueden ralentizar la digestión) y fibra (que es difícil de digerir).
¿Cómo se diagnostica la gastroparesia?
Un gastroenterólogo es el especialista que realiza la evaluación inicial.
Los gastroenterólogos utilizan pruebas de laboratorio, endoscopia gastrointestinal (GI) superior, pruebas de imagen y pruebas para medir la rapidez con la que el estómago vacía su contenido para diagnosticar la gastroparesia.
¿Cuáles son las etapas de la Gastroparesia?
El grado 1, o Gastroparesia leve, se caracteriza por síntomas que aparecen y desaparecen y pueden controlarse fácilmente modificando la dieta y evitando medicamentos que retarden el vaciado gástrico.
El grado 2, o Gastroparesia compensada, se caracteriza por síntomas moderadamente graves. Las personas con gastroparesia de grado 2 reciben tratamiento con medicamentos que estimulan el vaciamiento gástrico y medicamentos que reducen los vómitos; estos individuos requieren hospitalización sólo con poca frecuencia.
Grade 3, o insuficiencia gástrica, se caracteriza por individuos que no responden a los medicamentos utilizados para tratar la gastroparesia. Estas personas no pueden mantener una nutrición o hidratación adecuadas. Las terapias requeridas pueden incluir líquidos y medicamentos intravenosos y nutrición o cirugía. Las personas con gastroparesia de grado 3 a menudo requieren hospitalización.
Tratamiento de gastroparesia
El tratamiento de la gastroparesia depende de la gravedad de los síntomas de la persona. En la mayoría de los casos, el tratamiento no cura la gastroparesia. El tratamiento ayuda a las personas a controlar la afección para que puedan estar lo más cómodas y activas posible.
El tratamiento se centrará en tratar cualquier problema subyacente que lo esté causando y controlar sus síntomas.
En ocasiones, cambiar los hábitos alimentarios puede ayudar a controlar la gravedad de los síntomas de la gastroparesia.
Hay varios medicamentos recetados disponibles para tratar la gastroparesia, por lo que su médico puede usar una combinación de medicamentos para encontrar el tratamiento más eficaz.
¿Existe algún tratamiento nuevo para la gastroparesia?
Actualmente en INTRALLC tenemos varios estudios clínicos que buscan mejorar la condición medica de las personas que padecen de gastroparesia, puedes ver los estudios AQUÍ. Se te compensará monetariamente si calificas.
El tratamiento de la gastroparesia depende de la gravedad de los síntomas de la persona. En la mayoría de los casos, el tratamiento no cura la gastroparesia. El tratamiento ayuda a las personas a controlar la afección para que puedan estar lo más cómodas y activas posible.
El tratamiento se centrará en tratar cualquier problema subyacente que lo esté causando y controlar sus síntomas.
Cambiar los hábitos alimenticios a veces puede ayudar a controlar la gravedad de los síntomas de la gastroparesia.
Hay varios medicamentos recetados disponibles para tratar la gastroparesia, por lo que su médico puede usar una combinación de medicamentos para encontrar el tratamiento más efectivo.
¿Cuándo empeora la gastroparesia?
Los síntomas de la gastroparesia, como las náuseas y los vómitos, pueden empeorar con ciertos factores, especialmente cuando el control de la glucemia es deficiente en personas con diabetes o cuando se toman ciertos medicamentos.
Además, afecciones como la enfermedad de Parkinson o la esclerosis múltiple también pueden afectar los nervios que controlan la motilidad estomacal, lo que podría agravar los síntomas, según la Facultad de Medicina de la UCLA.
Cómo la gastroparesia afecta la diabetes
Cuando los alimentos que se han quedado retenidos en el estómago finalmente ingresan al intestino delgado y se absorben, los niveles de glucosa en sangre aumentan.
La gastroparesia puede empeorar la diabetes al dificultar el control de la glucosa en sangre. Cuando el alimento que se ha retrasado en el estómago finalmente ingresa al intestino delgado y se absorbe, los niveles de glucosa en sangre aumentan. La gastroparesia hace que el vaciado del estómago sea impredecible y esto puede empeorar la diabetes al dificultar el control de la glucosa en sangre.
¿Qué medicamentos causan gastroparesia?
Anticolinérgicos: estos medicamentos, utilizados para diversos fines, pueden bloquear las señales nerviosas que estimulan las contracciones estomacales, lo que lleva a un vaciamiento gástrico más lento. Algunos ejemplos incluyen atropina, escopolamina, oxibutinina y benztropina.
Antidepresivos: algunos antidepresivos tricíclicos (ATC), como la amitriptilina y la nortriptilina, y algunos inhibidores selectivos de la recaptación de serotonina (ISRS), como la venlafaxina, también pueden interferir con la capacidad del estómago para vaciarse correctamente.
Bloqueadores de los canales de calcio: estos medicamentos, utilizados para tratar la presión arterial alta, también pueden retardar la capacidad del estómago para vaciarse.
Agonistas del receptor GLP-1: estos medicamentos para la diabetes, como la semaglutida, se han relacionado con el vaciamiento gástrico retardado y la gastroparesia, según un informe de caso de los Institutos Nacionales de Salud (NIH) (.gov).
Opioides: Se sabe que estos analgésicos, como la codeína, la hidrocodona y la morfina, retardan el vaciado del estómago y pueden empeorar o incluso causar gastroparesia.
Otros medicamentos: La nicotina, la marihuana, la progesterona y algunos medicamentos antipsicóticos también se han asociado con la gastroparesia.
Gastroparesia durante el embarazo
La gastroparesia puede causar diversas complicaciones tanto para la madre como para el feto, ya que puede agravar la gastroparesia existente o también puede causarla. El manejo de la gastroparesia durante el embarazo requiere un enfoque integral, que incluye cambios en la dieta, medicación y, posiblemente, intervenciones no farmacológicas.
Impacto del embarazo en la gastroparesia:
- Exacerbación de los síntomas: Los cambios hormonales relacionados con el embarazo (especialmente el aumento de progesterona) y el crecimiento del útero pueden ralentizar aún más la motilidad gástrica y empeorar los síntomas de gastroparesia.
- Desafíos con el tratamiento: Las opciones de tratamiento para la gastroparesia durante el embarazo son limitadas debido a las preocupaciones sobre el posible daño fetal causado por ciertos medicamentos.
- Mayor riesgo de complicaciones: Las mujeres embarazadas con gastroparesia tienen mayor riesgo de sufrir desnutrición, deshidratación, desequilibrios electrolíticos y, potencialmente, parto prematuro.
Riesgos y Complicaciones:
- Cetoacidosis diabética (CAD): En mujeres con diabetes preexistente, la gastroparesia puede contribuir al desarrollo de CAD, lo que puede tener graves consecuencias tanto para la madre como para el feto.
- Deshidratación: Los vómitos persistentes asociados con la gastroparesia pueden provocar deshidratación y desequilibrios electrolíticos.
- Desnutrición: La dificultad para digerir y absorber nutrientes puede provocar desnutrición materna, lo que puede afectar negativamente tanto a la madre como al feto en desarrollo.
- Parto prematuro: Las deficiencias nutricionales y la deshidratación asociadas con la gastroparesia pueden aumentar el riesgo de parto prematuro.
- Preeclampsia: La gastroparesia se ha relacionado con un mayor riesgo de preeclampsia, una complicación grave del embarazo.
Manejo de la gastroparesia durante el embarazo:
- Ajustes dietéticos: comer comidas más pequeñas y frecuentes, masticar bien los alimentos y evitar alimentos con alto contenido de fibra y grasa puede ayudar a controlar los síntomas.
- Atención multidisciplinaria: La estrecha colaboración entre obstetras, especialistas en medicina materno-fetal, gastroenterólogos y dietistas es crucial para un tratamiento óptimo.
- Enfoques no farmacológicos: Los cambios en el estilo de vida, como evitar ciertos alimentos y bebidas, realizar ejercicio ligero y buscar técnicas de manejo del estrés, también pueden ser beneficiosos.
- Medicamentos: Se pueden utilizar ciertos medicamentos para mejorar la motilidad gástrica, pero deben considerarse cuidadosamente debido a los posibles riesgos fetales.
👉 Ver estudios abiertos
La información de está publicación es solo para fines informativos. Para obtener asesoramiento o diagnóstico médico, consulte con un profesional.
